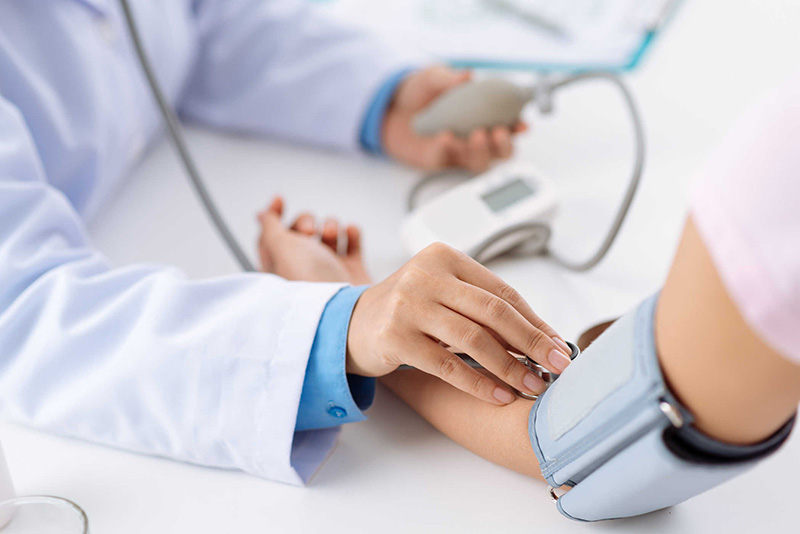
TĂNG HUYẾT ÁP: NGUYÊN NHÂN TỬ VONG SỚM VÀ CÁC BIẾN CHỨNG NGUY HIỂM
Các rối loạn huyết áp là một trong những nguyên nhân chính gây tử vong sớm ở bệnh nhân tim mạch. Việc không được điều trị hoặc điều trị nhưng kiểm soát huyết áp không hiệu quả có thể dẫn đến nhiều biến chứng nghiêm trọng, tác động trực tiếp đến tim, não, thận và các cơ quan đích khác.
HUYẾT ÁP CAO ẢNH HƯỞNG ĐẾN CƠ THỂ NHƯ THẾ NÀO?
Theo Tổ chức Y tế Thế giới (WHO) năm 2015, cứ 4 nam giới hoặc 5 nữ giới thì có 1 người mắc tăng huyết áp. Một khảo sát gần đây tại khu vực Đông Nam Á cho thấy gần 1/3 người trưởng thành sống ở đô thị có huyết áp cao. Tại Việt Nam, tỷ lệ này vào khoảng 25% ở nhóm người trên 25 tuổi. Đáng lo ngại, có đến 60% trường hợp chưa được chẩn đoán và hơn 80% chưa được điều trị, trong khi chỉ 1/5 bệnh nhân điều trị đạt kiểm soát huyết áp hiệu quả.
Huyết áp là áp lực của máu tác động lên thành mạch máu. Thông số huyết áp gồm hai trị số:
- Huyết áp tâm thu (số trên): áp lực khi tim co bóp.
- Huyết áp tâm trương (số dưới): áp lực khi tim thư giãn.
Ví dụ: huyết áp 120/70 mmHg.
Hệ thống mạch máu trong cơ thể hoạt động như những ống dẫn, đưa máu nuôi dưỡng các cơ quan. Khi phải chịu áp lực cao kéo dài, thành mạch sẽ bị tổn thương:
- Phình giãn: thành mạch yếu, dễ rách hoặc vỡ.
- Xơ cứng: mất tính đàn hồi tự nhiên.
- Tổn thương nội mạc: hình thành mảng xơ vữa, gây hẹp hoặc tắc lòng mạch.
Tăng huyết áp có thể ảnh hưởng đến cả mạch máu lớn (động mạch chủ, động mạch cảnh, động mạch đùi…) và mạch máu nhỏ (mạch võng mạc, cầu thận, mạch máu não…), từ đó gây ra nhiều biến chứng nguy hiểm trên toàn cơ thể.
CÁC BIẾN CHỨNG LÂU DÀI CỦA TĂNG HUYẾT ÁP
Tăng huyết áp kéo dài, không được điều trị hoặc kiểm soát kém sẽ gây ra nhiều biến chứng nguy hiểm trên các cơ quan đích:
1. Suy tim
Huyết áp cao khiến tim phải làm việc nhiều hơn để bơm máu ra ngoại biên. Lâu dài, cơ tim phì đại, dày cứng và giảm độ đàn hồi, gây suy giảm chức năng tim. Người bệnh có thể xuất hiện khó thở, tức ngực, giảm khả năng gắng sức.
Ngoài ra, tăng huyết áp thường đi kèm bệnh mạch vành, nhồi máu cơ tim, làm tăng nguy cơ suy tim phân suất tống máu giảm. Huyết áp không ổn định còn thúc đẩy tình trạng suy tim mất bù nặng hơn.
2. Biến chứng ở mắt
Tăng huyết áp gây tổn thương mạch máu võng mạc, gọi là bệnh võng mạc do tăng huyết áp. Ban đầu, bệnh có thể không có triệu chứng, chỉ phát hiện qua khám mắt, chụp đáy mắt.
Tổn thương tiến triển có thể dẫn đến mạch máu ngoằn ngoèo, phù nề, xuất huyết võng mạc, phù gai thị, gây nhìn mờ hoặc thậm chí mù lòa.
3. Phình và bóc tách động mạch chủ
Áp lực máu cao kéo dài làm thành động mạch chủ yếu đi và giãn rộng, hình thành phình động mạch chủ. Khi đường kính động mạch chủ lên > 45 mm được xem là phình, và nếu ≥ 55 mm thường cần can thiệp phẫu thuật hoặc đặt stent để ngăn ngừa bóc tách hay vỡ mạch.
Phình động mạch chủ là tình trạng nguy hiểm, có thể dẫn đến tử vong nếu không kiểm soát huyết áp chặt chẽ và theo dõi định kỳ.
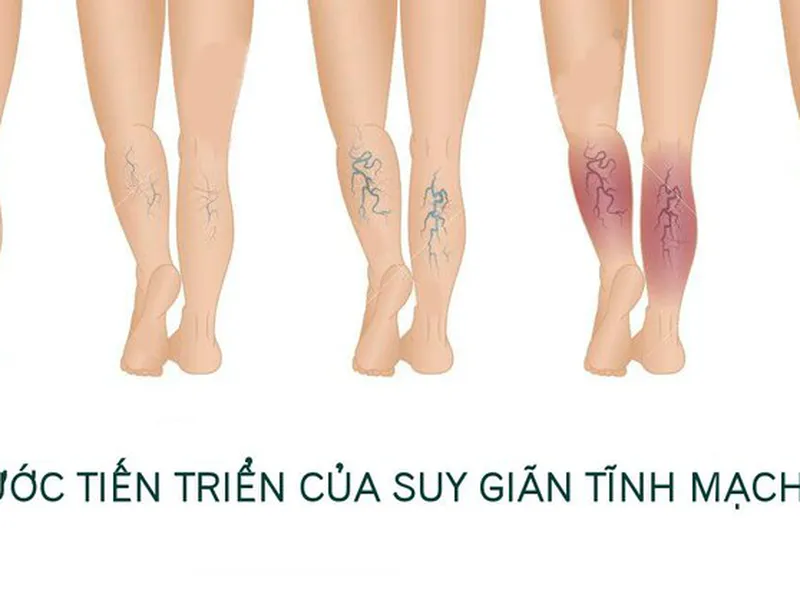
4. Bệnh động mạch ngoại biên
Huyết áp cao góp phần thúc đẩy xơ vữa, vôi hóa và hẹp tắc động mạch ngoại biên, đặc biệt là động mạch chi dưới. Người bệnh có thể xuất hiện đau cách hồi (đau bắp chân khi đi bộ, giảm khi nghỉ). Nặng hơn, bệnh có thể gây đau khi nghỉ ngơi, loét chân khó lành do thiếu máu nuôi.
5. Rối loạn trí nhớ và sa sút trí tuệ
Tăng huyết áp làm tăng nguy cơ xơ vữa động mạch, nhồi máu não lỗ khuyết, tổn thương chất trắng dưới vỏ, dẫn đến suy giảm trí nhớ và sa sút trí tuệ.
Nguy cơ Alzheimer hoặc sa sút trí tuệ tăng gấp 6 lần ở người từng bị đột quỵ. Điều trị và kiểm soát huyết áp hiệu quả giúp giảm nguy cơ này, đặc biệt ở người cao tuổi.
6. Rối loạn cương dương
Khoảng 1/3 nam giới tăng huyết áp gặp rối loạn cương dương. Nguyên nhân do tổn thương nội mạc mạch máu làm giảm tiết NO – chất giãn mạch quan trọng, dẫn đến co thắt mạch và khó cương cứng.
Một số thuốc hạ huyết áp cũng có thể gây tác dụng phụ này, nhưng bác sĩ có thể thay thế nhóm thuốc phù hợp. Trường hợp cần thiết, bệnh nhân có thể được hỗ trợ điều trị bằng thuốc ức chế PDE-5 (tadalafil, sildenafil) theo chỉ định y khoa.
NGUY CƠ TỬ VONG DO TIM MẠCH LIÊN QUAN ĐẾN MỨC HUYẾT ÁP
Với huyết áp bình thường 115/75 mmHg, nguy cơ tử vong do tim mạch thấp nhất.
Mỗi khi huyết áp tăng thêm 20/10 mmHg, nguy cơ tử vong tăng gấp đôi.
Ví dụ:
135/85 mmHg → nguy cơ gấp 2 lần.
155/95 mmHg → nguy cơ gấp 4 lần.
175/105 mmHg → nguy cơ gấp 8 lần.
195/115 mmHg → nguy cơ gấp 16 lần.
MỐI LIÊN QUAN GIỮA TĂNG HUYẾT ÁP VÀ ĐỘT QUỴ
Theo thống kê tại Hoa Kỳ, cứ 40 giây có một bệnh nhân bị đột quỵ và mỗi 4 phút có một người tử vong do bệnh lý này. Mặc dù thường gặp ở người cao tuổi, đột quỵ vẫn xảy ra ở người trẻ: có đến 34% ca nhập viện vì đột quỵ dưới 65 tuổi.
Tại Việt Nam, đột quỵ là nguyên nhân tử vong hàng đầu. Trong đó, tăng huyết áp là yếu tố nguy cơ quan trọng nhất. Người có huyết áp > 160/100 mmHg có nguy cơ xuất huyết não cao gấp 4,3 lần, và khoảng 50% bệnh nhân nhồi máu não có kèm tăng huyết áp.
Đột quỵ xảy ra khi não bị ngừng cấp máu đột ngột, do:
- Xuất huyết não: vỡ mạch máu não, gây chảy máu trong nhu mô não.
- Nhồi máu não: cục máu đông hoặc mảng xơ vữa làm tắc nghẽn mạch máu não.
Hậu quả là vùng não không được nuôi dưỡng sẽ bị tổn thương, dẫn đến mất ý thức, yếu liệt hoặc tử vong.
Thời gian vàng điều trị
Đối với nhồi máu não, 3 giờ đầu từ khi khởi phát triệu chứng là “thời gian vàng” để can thiệp. Việc đưa bệnh nhân đến bệnh viện sớm quyết định tiên lượng và khả năng phục hồi.
CÁC DẤU HIỆU CẢNH BÁO ĐỘT QUỴ
Người bệnh cần được đưa đến cơ sở y tế ngay khi xuất hiện một trong những triệu chứng sau:
- Đột ngột tê hoặc yếu mặt, tay, chân, đặc biệt ở một bên cơ thể.
- Đột ngột lú lẫn, khó nói hoặc khó hiểu ngôn ngữ.
- Đột ngột mất thị lực hoặc nhìn mờ ở một hoặc cả hai mắt.
- Đột ngột chóng mặt, mất thăng bằng, đi lại khó khăn, tay chân yếu liệt.
- Đột ngột đau đầu dữ dội không rõ nguyên nhân.
TĂNG HUYẾT ÁP VÀ BỆNH THẬN MẠN CÓ MỐI QUAN HỆ HAI CHIỀU
Tăng huyết áp kéo dài gây tổn thương thận, làm suy giảm chức năng thận.
Ngược lại, khoảng 5% trường hợp tăng huyết áp là hậu quả của bệnh lý thận mạn tính, như viêm cầu thận mạn, dẫn đến suy giảm chức năng thận và làm huyết áp tăng cao.
Cơ chế tổn thương
Ở bệnh nhân tăng huyết áp, áp lực lọc tại cầu thận tăng cao, lâu ngày làm tổn thương màng lọc cầu thận, gây tiểu đạm. Đạm niệu có thể được phát hiện qua xét nghiệm nước tiểu (protein niệu hoặc microalbumin niệu), mặc dù không thể quan sát bằng mắt thường.
Mức độ tiểu đạm càng nhiều phản ánh tổn thương thận càng nặng.
Huyết áp không được kiểm soát ổn định sẽ thúc đẩy tiến triển bệnh thận nhanh hơn.
Hậu quả lâm sàng
Khi chức năng thận suy giảm, khả năng đào thải dịch và chất độc bị hạn chế, dẫn đến:
- Ứ dịch: phù, mệt mỏi, chán ăn, ngứa ngoài da.
- Rối loạn điện giải: tăng kali máu do giảm thải kali; khi kali > 6,0 mmol/L có nguy cơ rối loạn nhịp tim hoặc ngưng tim.
- Thiếu máu mạn tính: do giảm tiết erythropoietin – hormone kích thích tạo hồng cầu, gây mệt mỏi, xanh xao.
Chẩn đoán và phân giai đoạn
Xét nghiệm creatinin máu giúp ước lượng độ lọc cầu thận (eGFR).
Khi eGFR < 15 ml/phút/1,73m² và kéo dài ≥ 3 tháng, bệnh nhân được chẩn đoán suy thận mạn giai đoạn cuối.
Lúc này, người bệnh cần được xem xét chỉ định điều trị thay thế thận (lọc máu hoặc ghép thận) dưới sự theo dõi của bác sĩ chuyên khoa thận học.
LÀM SAO ĐỂ PHÁT HIỆN SỚM BIẾN CHỨNG TĂNG HUYẾT ÁP?
Nhiều người bệnh tăng huyết áp thường không có triệu chứng rõ ràng, dẫn đến tâm lý chủ quan, bỏ thuốc hoặc không tái khám định kỳ. Điều này khiến bệnh chỉ được phát hiện khi đã có biến chứng nặng nề như đột quỵ, nhồi máu cơ tim, suy thận hoặc thậm chí tử vong.
Các nghiên cứu cho thấy, kiểm soát huyết áp đạt mục tiêu giúp giảm:
- 30% nguy cơ đột quỵ,
- 25% nguy cơ nhồi máu cơ tim,
- 23% nguy cơ bệnh thận mạn.
Để phòng ngừa và phát hiện sớm biến chứng tăng huyết áp, người bệnh cần lưu ý:
- Tầm soát huyết áp định kỳ
- Người ≥ 50 tuổi: đo huyết áp mỗi 6 – 12 tháng/lần.
- Người đã được chẩn đoán tăng huyết áp: đo và theo dõi huyết áp thường xuyên.
- Tuân thủ điều trị
- Uống thuốc đều đặn theo chỉ định của bác sĩ.
- Mục tiêu kiểm soát huyết áp thông thường: ≤ 130/80 mmHg (một số trường hợp đặc biệt sẽ được bác sĩ chỉ định mức khác).
- Khám và làm cận lâm sàng định kỳ (ít nhất 1 lần/năm):
- Tổng phân tích nước tiểu, tỷ lệ microalbumin/creatinin niệu.
- Xét nghiệm chức năng thận, đường huyết, mỡ máu.
- Điện tim, siêu âm tim.
- Chụp đáy mắt, siêu âm động mạch cảnh, đo ABI.
- Duy trì lối sống lành mạnh:
- Tập thể dục thường xuyên.
- Không hút thuốc lá, hạn chế rượu bia.
- Ăn uống cân đối, giảm muối, nhiều rau xanh.
- Kiểm soát cân nặng, giảm căng thẳng, ngủ đủ giấc.
- Được trang bị hệ thống thiết bị hiện đại như:
- Máy đo điện tâm đồ (ECG) giúp kiểm tra nhịp tim chính xác.
- Máy đo huyết áp 24 giờ tại nhà hỗ trợ phát hiện sớm các rối loạn huyết áp.
- Máy Holter ECG 12 chuyển đạo cho phép theo dõi nhịp tim liên tục trong 24 giờ đến 14 ngày.
Với các phương tiện tiên tiến này, Bệnh viện Đa khoa Medic Bình Dương đáp ứng hiệu quả nhu cầu tầm soát, chẩn đoán và điều trị tăng huyết áp cũng như nhiều bệnh lý tim mạch khác, góp phần phát hiện sớm và phòng ngừa kịp thời các biến chứng nguy hiểm.Liên hệ trực tiếp qua số hotline 0915.045.115 hoặc truy cập trang web https://medicbinhduong.vn/ để được tư vấn.







Xem thêm